(総合)内科について
発熱・頭痛・めまい・風邪症状・食欲不振・腹痛・咳・動悸・不眠・疲労・腰痛・関節痛・神経痛・排尿排便障害・貧血・出血・脱水などの症状を診療いたします。
また、高血圧症・糖尿病・脂質異常症・肥満症などの生活習慣病や、喘息・アレルギー性鼻炎・花粉症・COPD(慢性閉塞性肺疾患)・不整脈・心不全・胃腸障害・機能性消化管障害(原因不明の胸やけや胃痛・腹痛・排便障害など)・肝障害・胆道やすい臓の病気・膠原病など、内科全般の病気の検査・治療を行います。
内科の症状
このような症状がある方はご相談ください
- 頭痛
- めまい
- 耳鳴り
- 鼻炎
- 花粉症
- かぜ
- 首肩こり
- 腰痛
- 膝痛
- 呼吸困難
- 咳・喉の痛み
- 胸の違和感
- 腹部の違和感
- 健康相談
- 冷え・倦怠感
内科で対応する疾患
- がん
- 生活習慣病(高血圧症、糖尿病、脂質異常症、高尿酸血症)
- 呼吸器疾患(呼吸器疾患、長引く咳、インフルエンザ、新型コロナウイルス感染症、肺、COPD〈慢性閉塞性肺疾患〉)
- 腎臓病
- 循環器疾患(高血圧、心不全、不整脈、狭心症・心筋梗塞、深部静脈血栓症)
- 神経疾患(片頭痛、てんかん、脳梗塞・脳卒中、アルツハイマー型認知症、パーキンソン病)
- 貧血・出血(血液疾患)
- 膠原病(リウマチ・SLE・リウマチ性多発筋痛症・皮膚筋炎・血管炎症候群)
- アレルギー(花粉症・喘息・アトピー性皮膚炎) など
がんについて
”がん”(悪性新生物)は、血族からの遺伝が関与して発症するものもありますが、多くは加齢と喫煙・飲酒・食生活・運動不足などの生活習慣や環境要因、細菌・ウイルスなどの感染によって、「細胞の遺伝子に変異が起こる」ことで発生するものが多く、現代の死因別順位で第一位となっています。
国立がんセンターの推計によると、一生涯のうちに何らかのがんになる罹患(りかん)確率は男性では49%、女性では37%とされ、日本人男性の2人に1人、女性の3人に1人が“がん”になるといわれる時代です。
厚生労働省が2023年9月に公表した「2022年の人口動態統計(確定数)」によると、がん(悪性新生物〈腫瘍〉)による死亡は、38万5,797人(男性が22万3,291人、女性が16万2,506人)で、全死亡数の24.6%;死因の第1位を占めました。
様々ながんの中でも、男性(全がん死亡者数;22万3,291人)では、肺がんでの死亡(5万3,750人)が最も多く、男性のがんによる死亡全体の24%を占め、次に大腸がん(2万8,099人;13%)、胃がん(2万6,455人;12%)、すい臓がん(1万9,608人;9%)、肝臓がん(1万5,717人;7%)、前立腺がん(1万3,439人;6%)、胆のうがん(9,470人)、食道がん(8,790人)、白血病(6,007人)、その他(4万1,956人)と続いています。
女性(全死亡者数;16万2,506人)では、大腸がん(2万4,989人)が最も多く15%を占めており、次いで肺がん(2万2,913人;14%)、すい臓がん(1万9,860人;12%)、乳がん(1万5,912人;10%)、胃がん(1万4,256人;9%)、胆のうがん(8,286人)、肝臓がん(7,903人)、子宮がん(7,157人)、卵巣がん(5,182人)、白血病(3,752人)、食道がん(2,128人)、その他(3万0,168人)と続きます。
また、がんの死亡数とは別に、がんにかかる(罹患(りかん)する)人数を調べた統計では、厚生労働省が公開した「令和2年全国がん登録罹患数・率報告」によると、2020年1~12月に新たにがんと診断された罹患数(上皮内がんを除く)は94万5,055人(男性53万4,814人、女性41万238人)。部位別の罹患数は大腸が14万7,725人(15.6%)で最も多く、次いで肺12万759人(12.8%)、胃10万9,679人(11.6%)の順となりました。
部位別の罹患数をみると、男性は前立腺がんが8万7,756人(16.4%)と最も多く、次いで大腸がん8万2,809人(15.5%)、肺がん8万1,080人(15.2%)、胃がん7万5,128人(14.0%)、肝臓がん(肝および肝内胆管)2万3,707人(4.4%)の順になり、2019年と比べると、肺が胃を上回りました。
部位別の罹患数をみると、女性は乳房の9万1,531人(22.3%)が最も多く、次いで大腸がん6万4,915人(15.8%)、肺がん3万9,679人(9.7%)、胃がん3万4,551人(8.4%)、子宮がん2万8,492人(6.9%)の順となっています。
このうち子宮がんの内訳は、子宮頸部1万353人、子宮体部1万7,779人ですが、前がん病変である上皮内がんを含めると、子宮頸部は3万2,734人となります。
(以上、公益財団法人 日本対がん協会 ホームページより;最終更新日:2024年8月6日)
いつ、誰ががんになってもおかしくない時代。しかし、がんの治療方法も現代ではどんどん発展しています。
早期にがんを発見し、適切な治療をすることで、確実にがんでの死亡は減らすことができるのです。
健康でいきいきとした生活を続けるためにも、ぜひ定期的に各種がんの検査を受けることをおすすめします。
当院で対応するがん検査
- 胃内視鏡検査
- 大腸内視鏡検査
- 超音波内視鏡検査
- 全身CT検査・造影CT検査(心臓冠動脈検査を除く)
- レントゲン検査
- エコー検査
- 血液検査(腫瘍マーカー・各種ホルモン・各種抗原抗体検査)
- 尿検査
- 喀痰検査 など
専門性の高い医療機関へご紹介
さらに専門的で高度な治療が必要と判断される場合には、近隣では京都府立医科大学附属北部医療センターをはじめ、舞鶴や福知山などの高次医療機関、さらに、京都大学医学部附属病院、京都府立医科大学附属病院などの連携医療機関への紹介を行います。
そのほかに、患者様の希望される医療機関との連携や紹介状の発行もいたします。
生活習慣病について
高血圧
血圧とは、心臓が全身に血液を送り出すときに、血液が動脈の血管の壁を押す力のことをいいます。
血液を送り出すときの圧力はある程度は必要ですが、それが高くなりすぎると様々な病気の原因となってしまいます。高血圧とは、その圧力が恒常的に高くなっている状態のことをいいます。
心臓は、全身に血液を送り続けるため、ポンプのようにしぼんだり(収縮)広がったり(拡張)を繰り返しています。皆様も血圧を計り、「上が130、下が80」などと言ったり耳にしたりしたことがあると思いますが、そもそも「最高血圧」と「最低血圧」とは一体何のことを意味するかご存じでしょうか?
「最高血圧」とは、心臓が血液を動脈から全身に送り出すときに心臓の筋肉を縮めた(ポンプをギュッと絞る時の状態)時に血管にかかる圧力の数値のことで、収縮期血圧ともいわれます。
また、「最低血圧」とは、次に血液を送り出す前に心臓の筋肉が最も広がって圧力が弱まった時(ポンプから手を離して、広がった時の状態)の数値のことをいいます。
血圧の正常値は、年齢によっても多少変わってきますが、基準としては家庭で気持ちが落ち着いているときに計る家庭血圧で115/75㎜Hg以下、病院などで少し緊張した状態で計ったときの診察室血圧で120/80mmHg以下とされています。
そして、高血圧の基準は、家庭血圧で135/85mmHg、診察室血圧で140/90mmHg以上と定義されています。
血圧は1日の中で常に変化しており、運動・食事・入浴などの日常生活動作、普段の環境とは違うといった緊張などの精神的なストレス、気温などによっても変動します。
こうした変化で一時的に基準値以上の血圧となり、しばらくすると正常な数値に戻っていくのは問題ではありませんが、安静な状態で基準値以上の高血圧が続く場合には注意が必要です。
高血圧は、脳血管疾患や心疾患、その他の深刻な病気の原因となり、生命の危険に関わる重篤な疾患を引き起こす重大な状態です。自分の血圧の状態を知るためにも、できれば毎日同じ時間・環境で、リラックスした状態での血圧を記録しておくことが重要です。
高血圧の検査
- 既往歴・家族既往歴・運動習慣・食習慣・睡眠習慣・ストレスの状況などの問診
- 血圧測定(血圧手帳に記録して毎日の血圧の変化を経過観察していきます)
- 血液検査(血糖値、腎機能、ホルモン異常の有無、脂質、血圧を調節している血中内の物質の数値検査など)
- 心電図検査
- 胸部レントゲン検査(心臓の肥大や心不全が原因となっていないかを検査します)
- 心エコー検査
高血圧の治療
高血圧の治療の基本は、生活習慣の改善です。
生活習慣の改善を行っても血圧が十分に下がらない場合は、薬物療法(血圧を下げる降圧剤や漢方薬の内服治療)を行います。
ただし、お薬を飲んでいるからといって生活習慣の改善をおろそかにしないように気をつけましょう。
高血圧の予防法
- 食生活の見直し(主に減塩)
- 運動
- 肥満の解消(体重の減量)
- 節酒
- 禁煙
- ストレスの軽減 など
糖尿病
糖尿病とは、「インスリン」という血糖の上昇を抑える働きをするホルモンの不足や、作用が十分でないなどの原因から、身体のエネルギー源となるブドウ糖が有効に使われずに血液中の血糖値が高くなっている状態(血液中のブドウ糖の濃度が高くなっている状態)です。
血糖値の正常値は、空腹時で70~110mg/dlほど、食後でも140mg/dl以下が基準となっています。また、糖尿病ではない人の食後の血糖値は食後2時間ほどかけて通常の値に戻ってきますが、2時間たっても血糖値が140mg/dl以上であれば、食後高血糖とみなされます。
血糖値が基準値よりも高い状態、およそ170mg/dl以上の高血糖状態が続くと、体内だけでは糖が処理しきれなくなって、尿に糖がもれ出てくるようになります。その状態そのものだけでは、「尿に糖が出てくることの何が問題なの?」と思われるかもしれませんが、糖尿病で怖いのは、何の自覚症状もないからと放っておくと血液中に増えすぎた糖が血管の壁に傷をつけ、体中の様々な場所で色々な合併症が出てくるという点です。
糖尿病の合併症には重篤な状態になるものが多く、QOL(生活の質)の著しい低下を引き起こし、日常生活や社会生活に支障をきたす結果となります。そうならないためにも、糖尿病の前兆段階でそれ以上進行しないように生活習慣を見直すことが重要となります。
糖尿病には自己免疫疾患の一つである「1型糖尿病」と、遺伝の要素や生活習慣が関わって起こる「2型糖尿病」がありますが、日本人の糖尿病のほとんどが、生活習慣病の一つである「2型糖尿病」です。
糖尿病の症状
- のどの渇き
- 多飲
- 多尿・頻尿
- からだのだるさ
- 体重減少
- 皮膚の乾燥
- 手足の末梢の感覚低下
- 傷が治りにくい
- 感染症によくかかる など
糖尿病の検査
- 空腹時血糖値の測定
- ブドウ糖負荷試験
- 随時血糖やHbA1cの測定
上記は全て血液検査(血糖値測定)です。
- 尿検査 など
糖尿病の治療
- 食事療法
- 運動療法
- 薬物療法
糖尿病の合併症
- 糖尿病三大合併症
- 糖尿病性網膜症
目の網膜の血管に障害が起こり、視力障害や、進行すると失明を引き起こします。 - 糖尿病腎症
腎臓の働きが低下し、体内の老廃物が処理できなくなります。
進行すると、厳しく制限された食事療法が必要となり、最終的には人工透析が必要となります。 - 糖尿病神経障害
細い血管が傷ついたり、障害されて血流が悪くなったりすると、神経細胞への血液供給が滞り、身体の末端から障害が起こったり、自律神経にも問題が出てきます。 その結果、立ちくらみ、便秘や下痢、排尿障害、勃起不全などが起こります。 また、手足がしびれたり、痛みや違和感、または感覚の低下などが起こります。 感覚が低下することで、手足に傷ややけどができても気付かずに、傷口が壊疽(えそ)し、切断しなければならないこともあります。
- 糖尿病性網膜症
- がん(がんになるリスクが約20%も上昇するという報告あり)
- 脳梗塞
- 心筋梗塞
- 末梢動脈疾患
- 歯周病
- 感染症にかかりやすくなる
- 糖尿病ケトアシドーシス(血液が酸性に傾き、昏睡状態になります)
- 高血糖高浸透圧症候群(極度の高血糖状態により高度の脱水状態を引き起こし、意識障害・けいれん・昏睡状態となります)
- 骨粗しょう症
- 認知症 など
高尿酸血症
高尿酸血症とは、血液中の尿酸値が7.0mg/dlを超える状態で、それが長期化すると尿酸が結晶化し、身体の関節や足先など様々なところにたまっていきます。
そしてその部分が炎症をおこすと、文字通り「風があたっただけでも痛い」ほどの激痛が生じる「痛風」となります。
尿酸とは、「プリン体」という物質が体内で分解されて生じる老廃物で、通常であれば尿から排泄されます。
正常値は男女で差がありますが大体4.0~6.0mg/dlとされています。
尿酸値が高くなるのは、体内で尿酸が作られすぎることや、尿酸がうまく尿から排泄されないことが原因です。
主に、アルコールの飲みすぎ、偏った食生活(プリン体を多く含む食べ物のとりすぎ)、腎臓からの排泄機能の低下、遺伝的要素が関わっています。
高尿酸血症の検査
- 血液検査(尿酸値)
- 尿検査(24時間で出る全ての尿から尿酸量を調べるものと、60分間で出る尿から尿酸量を調べるものがあります)
高尿酸血症の治療
- 食事療法
- アルコール制限
- 薬物療法
脂質異常症
脂質異常症とは、血液中の脂質が増えすぎて血液がドロドロになることで動脈硬化が起こりやすくなっている状態で、心筋梗塞や脳卒中のリスクが高くなる病気です。
以前は、高脂血症と呼ばれていました。
脂質異常症には様々な型がありますが、血液検査で中性脂肪やコレステロールの値が指標となり診断されます。
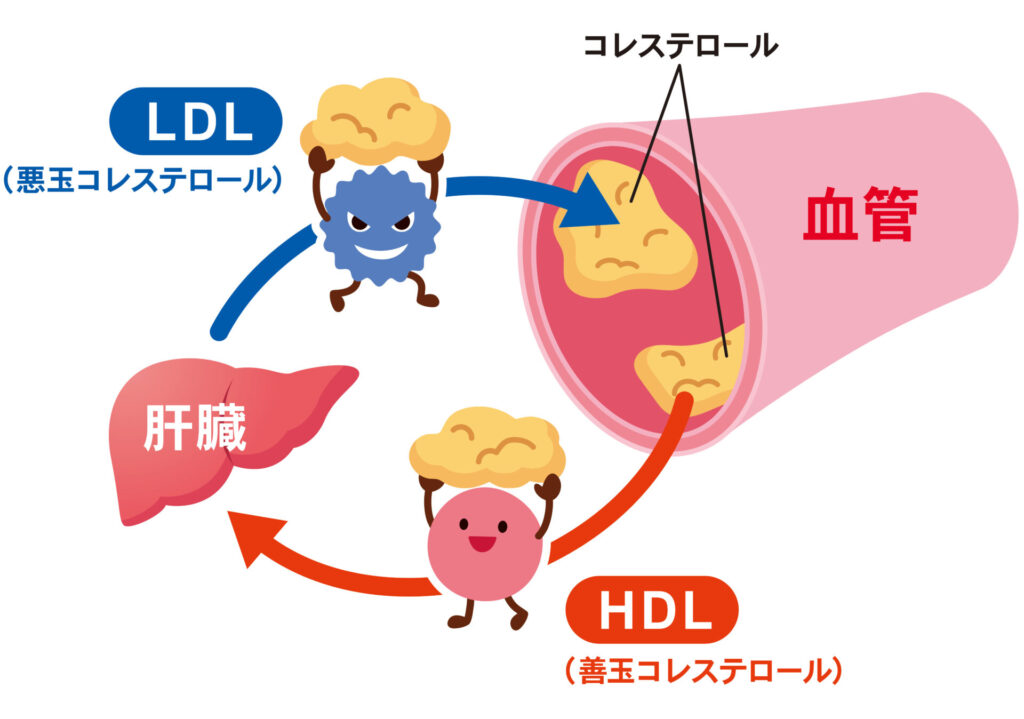
脂質異常症の原因
脂質異常症には、日々の食生活が大きく影響しています。
特に「高カロリー・高脂肪」の食事が脂質異常症には大敵です。
ただし、一概に「油物を控えればよい」というものではなく、とりすぎると良くないもの、逆に積極的にとりたいものなど、同じ脂質でも様々な種類があります。
コレステロールの中でも「悪玉コレステロール(LDLコレステロール)」といわれる、高値になると脂質異常症と判断される悪いコレステロールの値を増加させる原因の一つとして、まず「飽和脂肪酸」のとりすぎがあげられます。
飽和脂肪酸とは、肉の脂身の部分やマーガリン、バター、ラード、生クリーム、スナック菓子、インスタントラーメンなど、様々な食品に含まれています。
大まかにいうと、冷やしたり常温の状態で固体になる油がそこに含まれます。
対して、「不飽和脂肪酸」という油があります。これは、体内でコレステロールの合成を抑制する働きがあり、悪玉コレステロールを下げることが期待できる脂肪酸であるといわれています。
常温で液体の状態になる油で、魚のあぶらや植物性食品に多く含まれています。
しかし、コレステロールに好影響といわれてはいますが、油であることには変わりないのでカロリーが高く、とりすぎると肥満につながるという点から、やはりバランスよく摂取することが重要となります。
「中性脂肪」の高値の原因としては、カロリーの取りすぎ、特に甘いもの、お酒、油物のとりすぎがあげられます。
飲酒の習慣、また、ジュースやスポーツドリンクなど糖質の多いものは注意が必要です。この中性脂肪の高値は、「善玉コレステロール(HDLコレステロール)」と呼ばれる、体内の余分なコレステロールを回収して肝臓に運び、動脈硬化を防ぐ働きをしてくれるコレステロールの低値と連動していることが多いといわれています。
また同時に、悪玉コレステロールの高値とも連動していることが多いです。
脂質異常症の治療
コレステロールや中性脂肪値の異常が起こる原因として、肥満・飲酒・喫煙・運動不足があげられます。
そのため、基本は食事と運動の見直しをし、2〜3ヶ月は生活習慣の改善を試みながら様子を見ますが、それでも数値に改善が見られない場合は薬物療法を行います。
生活習慣病についてのまとめ
生活習慣病というのは、前述の「高血圧」、「糖尿病」、「高尿酸血症」、「脂質異常症」、「がん」、その他にも、心疾患や脳血管疾患など、食事や運動、休養、飲酒、喫煙などの生活習慣が深く関与して発症の原因となる疾患の総称です。

現在日本人の死因の上位を占めるがんや心疾患、脳血管疾患は、いずれも食事・運動・休養・喫煙・飲酒などの生活習慣を改善することで防いでいくことができるものが多いのです。
適切な食事療法、運動療法、休養、節酒、禁煙。これらは、言葉で言うのは簡単ですが、実行するのは実はとても大変で、専門的な知識が必要なものです。
食事療法というのは、「これをとればこの値には好影響が出るけれど、他の数値には悪影響を及ぼすこともある」ことや、良い成分が含まれていても、「この疾患がある人には向かない」ということもある複雑なものです。運動療法にも同じことが言え、疾患や血液検査の数値によっては運動が向かない人もいます。また、何にでも言えることですが、まずは一つのものに偏らず、バランスよく、を心がけることが大切です。
身体に良かれと思って食べているもの、していることが、時に身体に悪影響を与えている場合もあり、それに気付くにはやはり専門的な立場からのアドバイスが必要となります。「こんなことを話したら注意されるんじゃないか」と思わず、まずは私共に生活習慣を正確に詳しく教えてください。
そして、「どうすればその病気(生活習慣病)を改善できるか」を共に考えさせてください。私たちクリニックの各専門家一同が一丸となって、あなたの健康な生活を守るお手伝いをさせていただきます!
